Choroba i zespół Raynauda to zaburzenia naczyniowe charakteryzujące się nawracającymi epizodami skurczów naczyń krwionośnych, głównie w palcach rąk i stóp. Te schorzenia prowadzą do charakterystycznych zmian koloru skóry od bladości, przez siność, do zaczerwienienia, czemu towarzyszy dyskomfort, ból i drętwienie. Choć podobne w objawach, różnią się przyczynami, przebiegiem klinicznym i podejściem terapeutycznym. Właściwa diagnoza i odpowiednie leczenie mogą znacząco poprawić jakość życia pacjentów dotkniętych tymi dolegliwościami.
Spis treści [ukryj]
Różnice między chorobą, a zespołem Raynauda
Zanim zagłębimy się w szczegóły, warto wyjaśnić istotną różnicę między chorobą Raynauda a zespołem Raynauda, które często są mylone ze względu na podobne nazewnictwo i objawy.
Choroba Raynauda (pierwotny objaw Raynauda) to idiopatyczne zaburzenie naczyniowe, w którym objaw Raynauda występuje samoistnie, bez związku z innymi schorzeniami. Dotyczy głównie młodych kobiet i ma zazwyczaj łagodniejszy przebieg. Choroba ta obejmuje obustronnie i symetrycznie palce rąk, rzadziej stóp.
Zespół Raynauda (wtórny objaw Raynauda) natomiast występuje jako objaw towarzyszący innym chorobom lub jest wywołany przez czynniki zewnętrzne. Pojawia się często u osób po 30. roku życia, może występować niesymetrycznie i ma zwykle cięższy przebieg, mogący prowadzić do poważniejszych powikłań.

Sprawdź ulotki i opinie pacjentów o przykładowych lekach stosowanych w kardiologii: przykładowe leki na nadciśnienie tętnicze (Atenolol Sanofi, Ramizek Combi, Nebilenin, Micardis, Tezeo, Valzek, Primacor, Ramipril Genoptim, Exforge, Elestar, Lecalpin, Indap, Polpril, Indapen,Telmizek, Lokren 20), leki obniżające poziom cholesterolu (Ezen, Etibax, Rosutrox, PITAMET, Ridlip, Ezehron Duo), na arytmię serca (Opacorden), w niewydolności serca (Entresto, Bibloc), zespół wieńcowy (Xarelto, Brilique).
Planujesz rzucić palenie? Zapoznaj się z opiniami o tych produktach: Recigar, Desmoxan, Tabex, Niquitin przezroczysty, Nicorette Classic Gum.
Objaw Raynauda – mechanizm powstawania
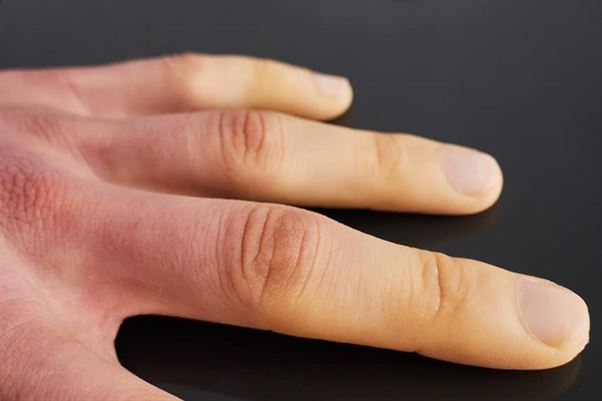
Objaw Raynauda, będący wspólnym elementem zarówno dla choroby, jak i zespołu, polega na nadmiernym skurczu drobnych naczyń krwionośnych, najczęściej w odpowiedzi na zimno lub stres emocjonalny. Ten skurcz znacząco ogranicza przepływ krwi do tkanek, co prowadzi do charakterystycznej triady objawów:
- Faza zblednięcia (biała) – skóra staje się kredowobiała wskutek skurczu tętniczek, co powoduje niedokrwienie tkanek.
- Faza zasinienia (niebieska) – pojawia się sinica wskutek zastoju krwi w żyłach i niedotlenienia tkanek, czemu towarzyszy drętwienie i ból.
- Faza przekrwienia (czerwona) – po ustąpieniu skurczu naczyń następuje rozszerzenie naczyń i zaczerwienienie skóry, często z towarzyszącym uczuciem pieczenia i mrowienia.
Na poziomie fizjologicznym, w objaw Raynauda zaangażowane są:
- Nadmierna aktywacja układu współczulnego
- Zaburzenia w uwalnianiu neuropeptydów
- Dysfunkcja śródbłonka naczyniowego
- Zwiększona wrażliwość receptorów alfa-adrenergicznych w naczyniach krwionośnych
Przyczyny zespołu Raynauda
Jak wspomniano, choroba Raynauda występuje bez uchwytnej przyczyny, jednak zespół Raynauda może być wywołany przez różnorodne czynniki:
Choroby autoimmunologiczne i układowe:
- Twardzina układowa
- Toczeń rumieniowaty układowy
- Reumatoidalne zapalenie stawów
- Mieszana choroba tkanki łącznej
- Zapalenie wielomięśniowe i skórno-mięśniowe
Choroby naczyń:
- Miażdżyca zarostowa kończyn
- Choroba Buergera (zakrzepowo-zarostowe zapalenie naczyń)
- Guzkowe zapalenie tętnic
- Choroba Takayasu
Choroby hematologiczne:
- Nadpłytkowość pierwotna
- Krioglobulinemia
- Szpiczak mnogi
- Chłoniaki i białaczki
Choroby neurologiczne:
- Zespół cieśni nadgarstka
- Zespół górnego otworu klatki piersiowej
- Polineuropatie
Choroby infekcyjne:
- Borelioza
- Wirusowe zapalenie wątroby typu B i C
- HIV
- Mononukleoza zakaźna
Ekspozycja zawodowa:
- Praca z narzędziami wibracyjnymi (młoty pneumatyczne, piły spalinowe)
- Narażenie na niskie temperatury (pracownicy chłodni)
- Praca wymagająca powtarzalnych ruchów palców (pianiści, osoby dużo piszące na klawiaturze)
Leki i substancje:
- Beta-blokery
- Alkaloidy sporyszu
- Środki antykoncepcyjne
- Leki immunosupresyjne (cyklosporyna A, metotreksat)
- Nikotyna
- Kofeina
- Substancje psychoaktywne (kokaina, amfetamina)
Objawy choroby i zespołu Raynauda
Choć głównym objawem zarówno choroby, jak i zespołu Raynauda jest wspomniana wcześniej triada zmian koloru skóry, istnieją pewne różnice w manifestacji klinicznej obu tych stanów.
Objawy choroby Raynauda:
- Symetryczne zajęcie obu rąk, rzadziej stóp
- Najczęściej ograniczone do palców, z wyraźną granicą między zmienioną a prawidłową skórą
- Zwykle nie obejmuje kciuka
- Napady trwają zazwyczaj 15-20 minut
- Brak zmian troficznych (owrzodzeń, martwicy) na opuszkach palców
- Dobra odpowiedź na ocieplenie
- Rzadko występują powikłania
Objawy zespołu Raynauda:
- Może występować niesymetrycznie
- Czasami obejmuje również kciuki
- Dłuższy i bardziej bolesny przebieg napadów
- Możliwe powikłania w postaci owrzodzeń, blizn, a nawet martwicy opuszków palców
- Słabsza odpowiedź na ocieplenie
- Obecność objawów choroby podstawowej
Warto zauważyć, że objaw Raynauda może dotyczyć także innych części ciała, takich jak nos, uszy, wargi, a u kobiet w ciąży lub karmiących piersią – również brodawki sutkowe, co znacząco utrudnia karmienie piersią.
Diagnostyka choroby i zespołu Raynauda
Prawidłowa diagnoza jest kluczowa dla określenia, czy mamy do czynienia z pierwotną chorobą Raynauda, czy z wtórnym zespołem, co determinuje dalsze postępowanie. Proces diagnostyczny obejmuje:
Wywiad lekarski
Szczegółowy wywiad dotyczący objawów, czynników wyzwalających, chorób współistniejących, przyjmowanych leków oraz historii rodzinnej jest podstawą procesu diagnostycznego.
Badanie przedmiotowe
Lekarz ocenia kolor, temperaturę i pulsację w naczyniach palców oraz poszukuje objawów chorób, które mogłyby wywoływać zespół Raynauda.
Kapilaroskopia wału paznokciowego
To kluczowe badanie różnicujące pierwotną i wtórną postać objawu Raynauda. Polega na ocenie naczyń kapilarnych wałów paznokciowych pod mikroskopem. W chorobie Raynauda obraz naczyń jest prawidłowy, natomiast w zespole Raynauda stwierdza się nieprawidłowości, takie jak poszerzone i kręte kapilary.
Badania laboratoryjne
W przypadku podejrzenia wtórnego zespołu Raynauda wykonuje się badania krwi, obejmujące m.in.:
- Morfologię krwi
- OB i CRP (wskaźniki stanu zapalnego)
- Przeciwciała przeciwjądrowe (ANA)
- Czynnik reumatoidalny (RF)
- Badania hormonów tarczycy
- Inne badania zależne od podejrzewanych chorób towarzyszących
Próba prowokacyjna
Dawniej często stosowana, obecnie rzadziej wykonywana metoda polegająca na obserwacji reakcji naczyń podczas ekspozycji na zimno (np. zanurzenie rąk w zimnej wodzie).
Badania obrazowe
W wybranych przypadkach mogą być wykonywane badania takie jak USG Doppler, arteriografia czy tomografia komputerowa w celu oceny stanu naczyń krwionośnych.
Leczenie choroby i zespołu Raynauda
Podejście terapeutyczne różni się w zależności od tego, czy mamy do czynienia z chorobą czy zespołem Raynauda.
Postępowanie niefarmakologiczne:
Modyfikacja stylu życia:
- Unikanie ekspozycji na zimno (noszenie ciepłych rękawiczek, skarpet, odpowiednie ubieranie się warstwowo)
- Rezygnacja z palenia tytoniu
- Ograniczenie spożycia kofeiny i alkoholu
- Redukcja stresu i nauka technik relaksacyjnych
- Unikanie leków powodujących skurcz naczyń
- W razie potrzeby zmiana pracy lub warunków jej wykonywania, zwłaszcza przy ekspozycji na wibracje lub niskie temperatury
Fizykoterapia:
Zabiegi fizjoterapeutyczne mogą znacząco poprawić mikrokrążenie i zmniejszyć nasilenie objawów. Należą do nich:
- Sonoterapia (ultradźwięki)
- Światłolecznictwo
- Elektroterapia (jonoforeza, galwanizacja, prądy interferencyjne)
- Magnetoterapia
- Hydroterapia (w tym kąpiele wirowe)
- Masaże rozgrzewające
- Kinezyterapia (odpowiednio dobrane ćwiczenia)
Leczenie farmakologiczne:
W przypadku choroby Raynauda leczenie farmakologiczne wdraża się jedynie przy nasilonych, częstych lub długotrwałych objawach. W zespole Raynauda ważne jest przede wszystkim leczenie choroby podstawowej.
Najczęściej stosowane grupy leków:
- Blokery kanałów wapniowych – leki pierwszego wyboru, rozszerzające naczynia krwionośne (np. nifedypina, amlodypina, felodypina)
- Inhibitory fosfodiesterazy-5 – stosowane w cięższych przypadkach (np. sildenafil)
- Antagoniści receptorów alfa-adrenergicznych – zmniejszają skurcz naczyń (np. prazosyna, doksazosyna)
- Prostanoidy – podawane dożylnie w ciężkich przypadkach (np. iloprost)
- Antagoniści receptora endoteliny – stosowane głównie w twardzinie układowej (np. bosentan)
- Leki przeciwpłytkowe – w małych dawkach (np. kwas acetylosalicylowy)
Leczenie chirurgiczne:
W ciężkich, opornych na leczenie przypadkach można rozważyć sympatektomię – zabieg polegający na przecięciu lub zablokowaniu nerwów współczulnych odpowiedzialnych za skurcz naczyń. Metoda ta jest stosowana rzadko, gdyż jej skuteczność jest ograniczona, a efekty mogą być przejściowe.
Leczenie w zespole Raynauda podczas ciąży i karmienia piersią:
Szczególnej uwagi wymaga objaw Raynauda występujący na brodawkach sutkowych, który może znacząco utrudniać karmienie piersią. W takich przypadkach zaleca się:
- Ogrzewanie piersi przed karmieniem
- Unikanie wysychania i wychładzania brodawek
- Stosowanie ciepłych okładów
- Zabezpieczanie piersi odpowiednimi kremami z lanoliną
- Noszenie suchej i ciepłej bielizny
- W razie potrzeby czasowe odciąganie pokarmu
Powikłania i rokowanie
Choroba Raynauda:
- Zwykle ma łagodny przebieg
- Rzadko prowadzi do powikłań
- Z czasem objawy mogą się samoistnie zmniejszać
- Odpowiednia profilaktyka i leczenie objawowe pozwalają na normalne funkcjonowanie
Zespół Raynauda:
- Rokowanie zależy głównie od choroby podstawowej
- Możliwe powikłania to owrzodzenia palców, zakażenia, a w skrajnych przypadkach martwica wymagająca amputacji
- Wymaga regularnej kontroli lekarskiej i monitorowania stanu naczyń
Najczęściej zadawane pytania (FAQ)
Czy choroba Raynauda jest dziedziczna?
Istnieje pewien komponent genetyczny, gdyż choroba ta częściej występuje rodzinnie. Nie jest to jednak klasyczne dziedziczenie jednogenowe, a raczej wieloczynnikowa predyspozycja.
Czy można całkowicie wyleczyć chorobę Raynauda?
Choroba Raynauda zwykle jest schorzeniem przewlekłym, ale jej objawy można skutecznie kontrolować. U niektórych pacjentów, szczególnie z wiekiem, objawy mogą samoistnie ustąpić.
Czy dieta ma wpływ na przebieg choroby Raynauda?
Choć nie ma specyficznej diety na chorobę Raynauda, warto wzbogacić jadłospis o produkty poprawiające krążenie, takie jak: warzywa liściaste, buraki, cebula, czosnek, tłuste ryby, owoce cytrusowe, orzechy oraz przyprawy rozgrzewające (pieprz cayenne, cynamon, kurkuma).
Czy osoby z chorobą Raynauda mogą uprawiać sporty zimowe?
Osoby z chorobą Raynauda nie muszą rezygnować z aktywności zimowych, ale powinny zadbać o odpowiednią ochronę przed zimnem: wielowarstwowe, ciepłe ubranie, wysokiej jakości rękawice i skarpety oraz ogrzewacze do rąk. Należy również unikać długotrwałego przebywania w niskich temperaturach.
Czy stres może nasilać objawy Raynauda?
Tak, stres emocjonalny jest jednym z głównych czynników wyzwalających napady choroby Raynauda. Techniki redukcji stresu, takie jak medytacja, joga czy trening oddechowy, mogą być pomocne w zmniejszeniu częstotliwości ataków.
Czy ciąża wpływa na objawy Raynauda?
U niektórych kobiet podczas ciąży objawy Raynauda mogą się zmniejszyć ze względu na zmiany hormonalne i zwiększoną objętość krwi. U innych natomiast mogą się nasilić lub pojawić po raz pierwszy. Szczególnie problematyczny może być objaw Raynauda dotyczący brodawek sutkowych, który utrudnia karmienie piersią.
Czy wody termalne lub spa mogą pomóc w łagodzeniu objawów?
Zabiegi hydroterapeutyczne, w tym kąpiele w wodach termalnych, mogą poprawiać krążenie i łagodzić objawy choroby Raynauda. Szczególnie korzystne są kąpiele o umiarkowanej temperaturze z dodatkiem soli mineralnych lub siarczanu magnezu (soli Epsom).
Jak szybko uzyskać ulgę podczas ataku objawu Raynauda?
Aby przerwać atak, należy jak najszybciej ogrzać dotknięte obszary. Można to zrobić poprzez:
- Wykonywanie energicznych ruchów rękami
- Umieszczenie dłoni pod pachami lub w ciepłej (nie gorącej) wodzie
- Użycie chemicznych ogrzewaczy do rąk
- Masowanie palców w kierunku od czubków do nasady
- Zmianę pozycji ciała i poprawę krążenia
Choroba i zespół Raynauda, mimo pewnych podobieństw, to dwa różne stany kliniczne, wymagające odmiennego podejścia diagnostycznego i terapeutycznego. Wczesne rozpoznanie, szczególnie w przypadku zespołu Raynauda, jest kluczowe dla zapobiegania powikłaniom. Dzięki właściwemu leczeniu i przestrzeganiu zaleceń profilaktycznych, większość pacjentów może prowadzić normalny, aktywny tryb życia.
Bibliografia
- Wigley FM, Flavahan NA. Raynaud’s Phenomenon. N Engl J Med. 2016;375(6):556-565. DOI: 10.1056/NEJMra1507638 PMID: 27509103
- Herrick AL. The pathogenesis, diagnosis and treatment of Raynaud phenomenon. Nat Rev Rheumatol. 2012;8(8):469-479. DOI: 10.1038/nrrheum.2012.96 PMID: 22782008
- Pauling JD, Hughes M, Pope JE. Raynaud’s phenomenon—an update on diagnosis, classification and management. Clin Rheumatol. 2019;38(12):3317-3330. DOI: 10.1007/s10067-019-04745-5 PMID: 31420815
- Hughes M, Herrick AL. Raynaud’s phenomenon. Best Pract Res Clin Rheumatol. 2016;30(1):112-132. DOI: 10.1016/j.berh.2016.04.001 PMID: 27421220
Niniejszy artykuł nie jest poradą medyczną i ma charakter wyłącznie informacyjny.
Zobacz także wykaz leków kardiologicznych. Znajdziesz tu między innymi leki na nadciśnienie, leki stosowane w niewydolności serca, leki na obniżenie cholesterolu lub leki na arytmię serca. W bazie leków znajdują się także kremy i maści na hemoroidy oraz lekarstwa na żylaki.
