Miażdżyca jest jedną z najpowszechniejszych chorób układu krążenia dotykającą miliony ludzi na całym świecie. Rozwija się powoli, często przez kilkadziesiąt lat, nie dając początkowo wyraźnych objawów. Choroba ta charakteryzuje się odkładaniem złogów cholesterolu i innych substancji w wewnętrznych warstwach ścian tętnic, co prowadzi do powstawania blaszek miażdżycowych. Te z kolei zwężają światło naczyń krwionośnych, ograniczając przepływ krwi do ważnych narządów, takich jak serce, mózg czy nerki. Nieleczona miażdżyca może prowadzić do poważnych powikłań, włącznie z zawałem serca i udarem mózgu, które są główną przyczyną zgonów w krajach rozwiniętych. Rozpoznanie i odpowiednie postępowanie we wczesnych stadiach choroby może znacząco spowolnić jej rozwój i zapobiec poważnym konsekwencjom zdrowotnym.
Spis treści
Czym jest miażdżyca?
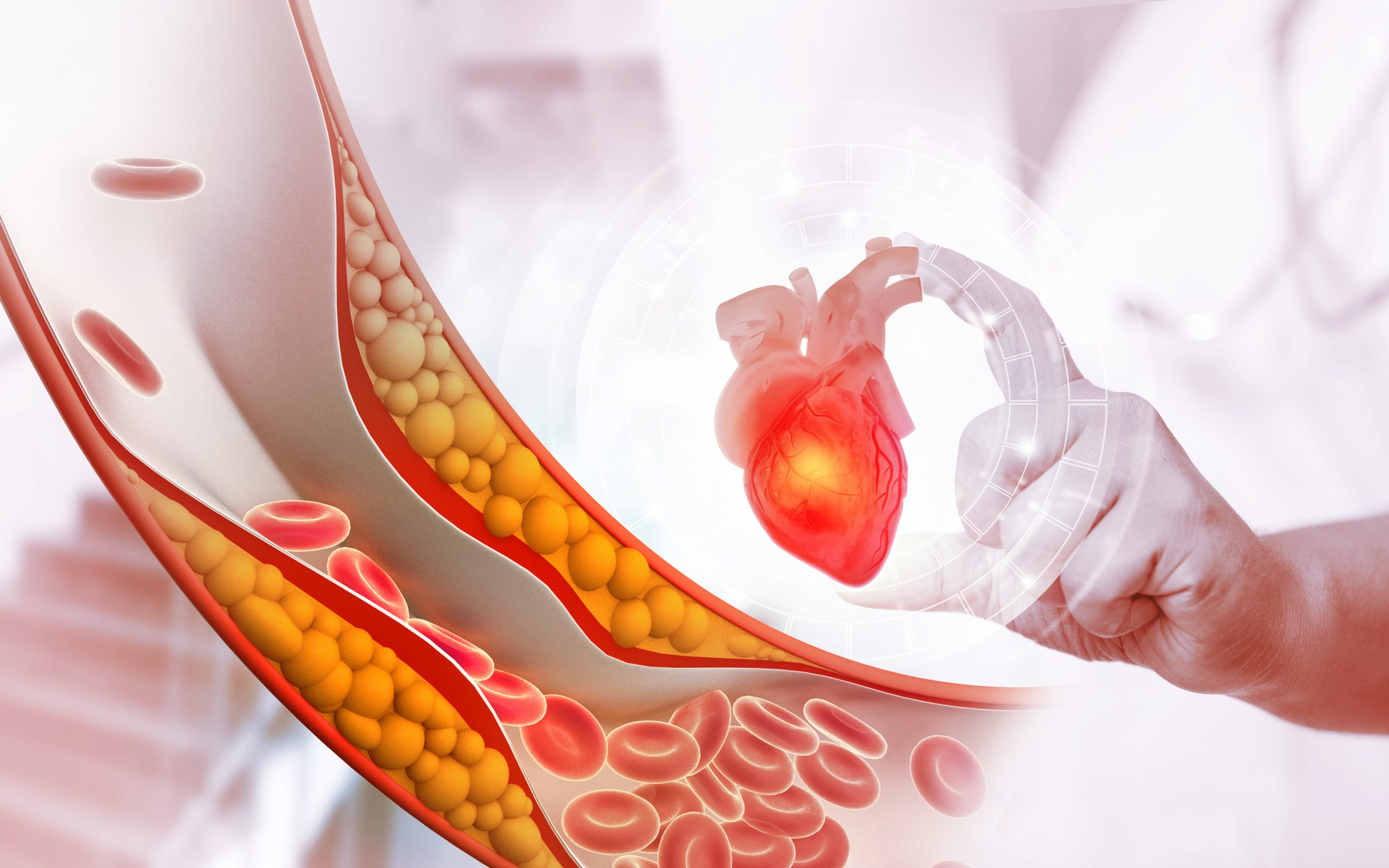
Miażdżyca (arterioskleroza) to przewlekła choroba zapalna, która dotyka średnie i duże tętnice. Jej istotą jest proces odkładania się lipidów, głównie cholesterolu, w wewnętrznej warstwie ścian naczyń tętniczych. Z biegiem czasu dochodzi do powstawania tzw. blaszek miażdżycowych, które zmniejszają światło naczyń i ograniczają przepływ krwi.
Proces miażdżycowy rozpoczyna się od uszkodzenia śródbłonka naczyniowego, który stanowi wewnętrzną wyściółkę tętnic. Pod wpływem różnych czynników drażniących, takich jak nadciśnienie tętnicze, wysoki poziom cholesterolu czy składniki dymu tytoniowego, śródbłonek ulega uszkodzeniu. W miejscu uszkodzenia dochodzi do gromadzenia się lipidów, przede wszystkim frakcji LDL cholesterolu (tzw. „złego cholesterolu”). LDL przedostający się do ściany naczynia ulega procesom utleniania, co wywołuje reakcję zapalną.
Na miejsce uszkodzenia napływają komórki układu odpornościowego – monocyty, które przekształcają się w makrofagi. Makrofagi pochłaniają nadmiar cholesterolu, zamieniając się w tzw. komórki piankowate. Z czasem komórki te obumierają, uwalniając nagromadzony cholesterol i enzymy, które dodatkowo uszkadzają ścianę naczynia. Proces ten prowadzi do powstania jądra lipidowego blaszki miażdżycowej.
Organizm próbuje „naprawić” uszkodzone miejsce, otaczając jądro lipidowe czapeczką zbudowaną z komórek mięśni gładkich i włókien kolagenowych. Tak powstaje blaszka miażdżycowa, która z czasem może ulegać zwapnieniu. Blaszki miażdżycowe nie tylko zwężają światło naczynia, ale mogą także pękać, co prowadzi do powstawania zakrzepów i nagłego zamknięcia tętnicy.
Warto podkreślić, że miażdżyca jest procesem ogólnoustrojowym – może rozwijać się równocześnie w wielu naczyniach, chociaż szczególnie predysponowane są miejsca rozgałęzień tętnic, gdzie przepływ krwi jest turbulentny. Najczęściej dotyka tętnic wieńcowych (zaopatrujących serce), tętnic szyjnych (zaopatrujących mózg), tętnic nerkowych oraz tętnic kończyn dolnych.
Sprawdź ulotki i opinie pacjentów o przykładowych lekach stosowanych w kardiologii: przykładowe leki na nadciśnienie tętnicze (Atenolol Sanofi, Ramizek Combi, Nebilenin, Micardis, Tezeo, Valzek, Primacor, Ramipril Genoptim, Exforge, Elestar, Lecalpin, Indap, Polpril, Indapen,Telmizek, Lokren 20), leki obniżające poziom cholesterolu (Ezen, Etibax, Rosutrox, PITAMET, Ridlip, Ezehron Duo), na arytmię serca (Opacorden), w niewydolności serca (Entresto, Bibloc), zespół wieńcowy (Xarelto, Brilique).
Planujesz rzucić palenie? Zapoznaj się z opiniami o tych produktach: Recigar, Desmoxan, Tabex, Niquitin przezroczysty, Nicorette Classic Gum.
Miażdżyca – przyczyny
Rozwój miażdżycy jest wynikiem złożonego procesu, na który wpływa wiele czynników. Przyczyny tej choroby można podzielić na modyfikowalne (takie, na które mamy wpływ) i niemodyfikowalne (takie, na które nie mamy wpływu).
Czynniki niemodyfikowalne
Do czynników ryzyka, których nie możemy zmienić, należą:
- Wiek – ryzyko miażdżycy wzrasta wraz z wiekiem; u mężczyzn po 45. roku życia, a u kobiet po menopauzie (około 55. roku życia) choroba ta postępuje szybciej
- Płeć – mężczyźni są bardziej narażeni na rozwój miażdżycy we wcześniejszym wieku niż kobiety, które do czasu menopauzy są chronione przez estrogeny
- Obciążenie genetyczne – występowanie przedwczesnej choroby wieńcowej, udaru mózgu lub miażdżycy innych tętnic u krewnych pierwszego stopnia (rodzice, rodzeństwo) zwiększa ryzyko zachorowania
- Predyspozycje genetyczne – niektóre zaburzenia metaboliczne, jak np. rodzinna hipercholesterolemia, znacząco zwiększają ryzyko wczesnego rozwoju miażdżycy
Czynniki modyfikowalne
Na te czynniki ryzyka mamy wpływ poprzez zmianę stylu życia lub odpowiednie leczenie:
- Zaburzenia lipidowe – podwyższone stężenie cholesterolu całkowitego, cholesterolu LDL („złego”) i trójglicerydów oraz obniżone stężenie cholesterolu HDL („dobrego”) znacząco zwiększają ryzyko miażdżycy
- Nadciśnienie tętnicze – sprzyja uszkodzeniu śródbłonka naczyniowego i przyspiesza rozwój zmian miażdżycowych
- Palenie tytoniu – składniki dymu tytoniowego uszkadzają śródbłonek naczyń, zwiększają agregację płytek krwi i sprzyjają powstawaniu zakrzepów
- Cukrzyca – podwyższone stężenie glukozy we krwi przyspiesza procesy miażdżycowe i zwiększa ryzyko powikłań sercowo-naczyniowych
- Otyłość – szczególnie otyłość brzuszna zwiększa ryzyko rozwoju zaburzeń metabolicznych sprzyjających miażdżycy
- Brak aktywności fizycznej – siedzący tryb życia sprzyja otyłości, nadciśnieniu i zaburzeniom metabolicznym
- Nieprawidłowa dieta – bogata w nasycone kwasy tłuszczowe, tłuszcze trans i cukry proste, a uboga w warzywa, owoce i pełnoziarniste produkty zbożowe
- Przewlekły stres – prowadzi do wzrostu ciśnienia tętniczego i stężenia glukozy we krwi oraz zaburzeń lipidowych
- Przewlekłe stany zapalne – choroby autoimmunologiczne, reumatoidalne zapalenie stawów, łuszczyca czy przewlekłe infekcje mogą przyspieszać rozwój miażdżycy
- Podwyższone stężenie homocysteiny – aminokwas ten w wysokich stężeniach uszkadza śródbłonek naczyń
- Przewlekła choroba nerek – wiąże się z zaburzeniami metabolicznymi sprzyjającymi miażdżycy
Warto podkreślić, że ryzyko rozwoju miażdżycy wzrasta wraz z liczbą występujących czynników ryzyka. Dlatego kompleksowe podejście do profilaktyki i leczenia wszystkich modyfikowalnych czynników jest kluczowe dla skutecznego zapobiegania tej chorobie.
Rodzaje miażdżycy i ich objawy
Objawy miażdżycy zależą przede wszystkim od lokalizacji zmian miażdżycowych w układzie naczyniowym. Warto pamiętać, że w początkowym stadium choroba często przebiega bezobjawowo, a dolegliwości pojawiają się dopiero przy znacznym zwężeniu światła naczynia (powyżej 50-70%) lub w przypadku pęknięcia blaszki miażdżycowej.
Miażdżyca tętnic wieńcowych
Tętnice wieńcowe zaopatrują w krew mięsień sercowy. Ich zwężenie prowadzi do choroby niedokrwiennej serca, która może objawiać się:
- Bólem w klatce piersiowej (dławica piersiowa) – zwykle umiejscowionym za mostkiem, o charakterze ucisku, ściskania lub pieczenia, pojawiającym się podczas wysiłku fizycznego i ustępującym w spoczynku
- Dusznością wysiłkową
- Nieregularnym biciem serca (arytmia)
- Zmęczeniem i osłabieniem, nawet przy niewielkim wysiłku
W przypadku całkowitego zamknięcia tętnicy wieńcowej dochodzi do zawału mięśnia sercowego, którego objawami są:
- Silny, dławiący ból w klatce piersiowej, promieniujący do żuchwy, szyi, pleców lub lewego ramienia
- Duszność
- Zimne poty
- Nudności i wymioty
- Lęk i niepokój
Miażdżyca tętnic mózgowych i szyjnych
Zwężenie tętnic doprowadzających krew do mózgu może powodować:
- Przemijające ataki niedokrwienne (TIA) – krótkotrwałe (zwykle kilka minut) epizody zaburzeń neurologicznych, takich jak zaburzenia mowy, widzenia, osłabienie kończyn
- Zawroty głowy
- Zaburzenia równowagi
- Problemy z pamięcią i koncentracją
- Szum w uszach
Całkowite zamknięcie tętnicy mózgowej prowadzi do udaru niedokrwiennego mózgu, objawiającego się:
- Nagłym osłabieniem lub paraliżem twarzy, ramienia lub nogi, zwłaszcza po jednej stronie ciała
- Nagłymi zaburzeniami mowy
- Nagłymi zaburzeniami widzenia w jednym lub obu oczach
- Nagłymi zawrotami głowy, utratą równowagi lub koordynacji
- Silnym, nagłym bólem głowy bez znanej przyczyny
Miażdżyca tętnic kończyn dolnych
Prowadzi do niedokrwienia kończyn dolnych, którego charakterystycznymi objawami są:
- Chromanie przestankowe – ból mięśni nóg (najczęściej łydek) pojawiający się podczas chodzenia i ustępujący po odpoczynku
- Zimne stopy i nogi
- Bladość skóry kończyn dolnych
- Brak tętna na stopach lub łydkach
- W zaawansowanych przypadkach – ból spoczynkowy (zwłaszcza w nocy), owrzodzenia i zmiany martwicze
Miażdżyca tętnic nerkowych
Zwężenie tętnic zaopatrujących nerki może prowadzić do:
- Nadciśnienia tętniczego opornego na leczenie
- Pogorszenia funkcji nerek
- Niewydolności nerek
- Obrzęków
- Przewlekłego zmęczenia
Miażdżyca tętnic trzewnych
Dotyczy tętnic zaopatrujących narządy jamy brzusznej, głównie jelita, i może powodować:
- Ból brzucha po posiłkach (tzw. angina brzuszna)
- Utratę masy ciała
- Biegunkę
- Nudności
- Obawę przed jedzeniem (tzw. food fear)
Należy podkreślić, że miażdżyca rzadko ogranicza się do jednego obszaru naczyniowego. Często jest procesem uogólnionym, dotykającym wielu łożysk naczyniowych jednocześnie, co może prowadzić do złożonego obrazu klinicznego.
Diagnostyka miażdżycy
Wczesne wykrycie miażdżycy ma kluczowe znaczenie dla skutecznego leczenia i zapobiegania poważnym powikłaniom. Diagnostyka miażdżycy obejmuje szczegółowy wywiad lekarski, badanie przedmiotowe oraz szereg badań dodatkowych.
Wywiad lekarski
Lekarz zbiera informacje dotyczące:
- Występowania objawów sugerujących niedokrwienie różnych narządów
- Obecności czynników ryzyka miażdżycy
- Chorób współistniejących
- Historii chorób sercowo-naczyniowych w rodzinie
- Dotychczasowego leczenia i jego skuteczności
Badanie przedmiotowe
Obejmuje:
- Pomiar ciśnienia tętniczego na obu kończynach górnych
- Osłuchiwanie tętnic szyjnych, podobojczykowych, brzusznych i udowych pod kątem szmerów naczyniowych
- Badanie tętna na wszystkich dostępnych tętnicach obwodowych
- Ocenę stanu skóry i temperaturę kończyn
Badania laboratoryjne
Do podstawowych badań laboratoryjnych należą:
- Lipidogram – ocena stężenia cholesterolu całkowitego, frakcji LDL i HDL oraz trójglicerydów
- Stężenie glukozy na czczo – dla wykrycia cukrzycy lub stanu przedcukrzycowego
- Hemoglobina glikowana (HbA1c) – u pacjentów z cukrzycą
- Kreatynina i eGFR – dla oceny funkcji nerek
- Badania markerów stanu zapalnego – CRP (białko C-reaktywne)
- Badania w kierunku zaburzeń krzepnięcia – fibrynogen
- Markery uszkodzenia mięśnia sercowego – troponiny (przy podejrzeniu zawału serca)
Badania obrazowe
W zależności od lokalizacji podejrzewanych zmian miażdżycowych, wykonuje się:
- USG tętnic domózgowych – pozwala ocenić przepływ krwi przez tętnice szyjne i kręgowe oraz wykryć blaszki miażdżycowe
- EKG – elektrokardiogram może wykazać niedokrwienie mięśnia sercowego
- Próba wysiłkowa – badanie wykonywane na bieżni lub cykloergometrze, pozwalające ocenić wydolność serca podczas wysiłku
- Echo serca – ultrasonograficzne badanie serca, które może ujawnić zaburzenia kurczliwości wynikające z niedokrwienia
- Koronarografia – inwazyjne badanie polegające na podaniu kontrastu do tętnic wieńcowych, co pozwala uwidocznić zwężenia
- Angiografia CT lub MR – nieinwazyjne badania obrazowe pozwalające ocenić stan naczyń w różnych obszarach ciała
- USG Doppler tętnic kończyn dolnych – ocena przepływu krwi przez tętnice kończyn dolnych
- Badanie wskaźnika kostka-ramię (ABI) – prosty test porównujący ciśnienie skurczowe na kończynach dolnych z ciśnieniem na kończynach górnych
- Angiografia subtrakcyjna – inwazyjne badanie pozwalające na dokładną ocenę stanu naczyń
Nowoczesne metody diagnostyczne
- Tomografia komputerowa z oceną uwapnienia tętnic wieńcowych (Calcium Score) – nieinwazyjna metoda oceny stopnia zaawansowania miażdżycy tętnic wieńcowych
- IVUS (Intravascular Ultrasound) – ultrasonografia wewnątrznaczyniowa, pozwalająca na dokładną ocenę blaszek miażdżycowych od wewnątrz naczynia
- OCT (Optical Coherence Tomography) – metoda wykorzystująca światło podczerwone do uzyskania obrazów przekrojów naczyń z wysoką rozdzielczością
Dobór odpowiednich badań diagnostycznych zależy od objawów klinicznych, wieku pacjenta, obecności czynników ryzyka oraz wyników wcześniejszych badań. Wczesna diagnostyka miażdżycy, szczególnie u osób z grupy ryzyka, jest kluczowa dla zapobiegania poważnym powikłaniom tej choroby.
Leczenie miażdżycy
Leczenie miażdżycy jest procesem kompleksowym, obejmującym zarówno modyfikację czynników ryzyka, farmakoterapię, jak i – w zaawansowanych przypadkach – metody inwazyjne. Celem terapii jest spowolnienie postępu choroby, stabilizacja istniejących blaszek miażdżycowych oraz zapobieganie powikłaniom sercowo-naczyniowym.
Modyfikacja stylu życia
Stanowi podstawę leczenia miażdżycy i obejmuje:
- Dietę przeciwmiażdżycową:
- Ograniczenie spożycia nasyconych kwasów tłuszczowych (tłuste mięso, smalec, masło) i tłuszczów trans (margaryny twarde, produkty wysokoprzetworzone)
- Zwiększenie spożycia kwasów tłuszczowych jednonienasyconych (oliwa z oliwek) i wielonienasyconych (oleje roślinne, tłuste ryby morskie)
- Zwiększenie spożycia błonnika pokarmowego (pełnoziarniste produkty zbożowe, warzywa, owoce)
- Ograniczenie spożycia cukrów prostych i soli
- Zwiększenie spożycia antyoksydantów (kolorowe warzywa i owoce)
- Regularną aktywność fizyczną:
- Zaleca się co najmniej 150 minut tygodniowo umiarkowanej aktywności aerobowej (np. szybki marsz, pływanie, jazda na rowerze)
- Ćwiczenia powinny być dostosowane do wieku i stanu zdrowia pacjenta
- Utrzymanie prawidłowej masy ciała:
- Redukcja masy ciała w przypadku nadwagi lub otyłości
- Dążenie do osiągnięcia BMI w zakresie 20-25 kg/m²
- Zaprzestanie palenia tytoniu:
- Całkowite zaprzestanie palenia, w tym unikanie palenia biernego
- Korzystanie z programów wspomagających rzucanie palenia
- Ograniczenie spożycia alkoholu:
- Kobiety: maksymalnie 1 standardowa porcja alkoholu dziennie
- Mężczyźni: maksymalnie 2 standardowe porcje alkoholu dziennie
- Redukcję stresu:
- Techniki relaksacyjne (joga, medytacja, trening autogenny)
- Dbałość o odpowiednią ilość snu i wypoczynku
Leczenie farmakologiczne
W farmakoterapii miażdżycy stosuje się kilka grup leków:
- Statyny – leki obniżające stężenie cholesterolu LDL poprzez hamowanie jego syntezy w wątrobie. Należą do nich:
- Leki hipolipemizujące inne niż statyny:
- Ezetimib – hamuje wchłanianie cholesterolu w jelicie
- Fibraty (fenofibrat, ciprofibrat) – obniżają głównie stężenie trójglicerydów
- Żywice jonowymienne (cholestyramina) – wiążą kwasy żółciowe w jelicie
- Kwas nikotynowy i jego pochodne
- Inhibitory PCSK9 (ewolokumab, alirokumab) – nowoczesne leki biologiczne znacząco obniżające stężenie LDL
- Kwas bempedoowy – nowy lek obniżający poziom cholesterolu
- Leki przeciwpłytkowe – zapobiegają powstawaniu zakrzepów na powierzchni blaszek miażdżycowych:
- Kwas acetylosalicylowy (aspiryna)
- Klopidogrel
- Tikagrelor
- Prasugrel
- Leki przeciwzakrzepowe – stosowane w wybranych przypadkach:
- Antagoniści witaminy K (warfaryna, acenokumarol)
- Nowe doustne antykoagulanty (NOAC): dabigatran, riwaroksaban, apiksaban
- Leki obniżające ciśnienie tętnicze:
- Inhibitory konwertazy angiotensyny (ACE-I)
- Antagoniści receptora angiotensyny II (ARB/sartany)
- Beta-blokery
- Blokery kanałów wapniowych
- Diuretyki
- Leki przeciwcukrzycowe – u pacjentów z cukrzycą:
- Metformina
- Inhibitory SGLT-2 (flozyny)
- Agoniści receptora GLP-1
- Insulina
Wybór odpowiedniego leczenia farmakologicznego zależy od indywidualnych czynników ryzyka pacjenta, chorób współistniejących, stopnia zaawansowania miażdżycy oraz ewentualnych przeciwwskazań do poszczególnych leków.
Leczenie inwazyjne
W przypadku zaawansowanych zmian miażdżycowych, które prowadzą do istotnego zwężenia naczyń i objawów niedokrwienia, konieczne może być leczenie inwazyjne:
- Przezskórna angioplastyka wieńcowa (PCI) – poszerzenie zwężonej tętnicy wieńcowej za pomocą balonu, najczęściej połączone z implantacją stentu (metalowej siateczki utrzymującej drożność naczynia)
- Pomostowanie aortalno-wieńcowe (CABG) – chirurgiczne utworzenie obejścia (by-passu) dla zwężonych tętnic wieńcowych przy użyciu żyły odpiszczelowej lub tętnicy piersiowej wewnętrznej
- Endarterektomia szyjno-tętnicza – chirurgiczne usunięcie blaszki miażdżycowej z tętnicy szyjnej
- Angioplastyka z implantacją stentu w innych naczyniach – stosowana w przypadku zwężeń tętnic kończyn dolnych, tętnic nerkowych itp.
- Trombektomia mechaniczna – usunięcie skrzepliny z naczynia, stosowane głównie w leczeniu świeżego udaru niedokrwiennego mózgu
Warto podkreślić, że leczenie miażdżycy jest procesem długotrwałym, wymagającym regularnych kontroli lekarskich i dostosowywania terapii do zmieniającego się stanu pacjenta. Kluczowe znaczenie ma też edukacja pacjenta na temat choroby, jej powikłań i znaczenia systematycznego przyjmowania zaleconych leków.
Powikłania miażdżycy
Miażdżyca jest chorobą przewlekłą, która bez odpowiedniego leczenia może prowadzić do szeregu poważnych powikłań, zagrażających zdrowiu i życiu pacjenta. Konsekwencje miażdżycy zależą od lokalizacji zmian miażdżycowych i stopnia zwężenia naczyń.
Powikłania sercowo-naczyniowe
- Choroba niedokrwienna serca – przewlekłe niedokrwienie mięśnia sercowego, objawiające się dławicą piersiową
- Zawał mięśnia sercowego – martwica fragmentu mięśnia sercowego spowodowana całkowitym zamknięciem tętnicy wieńcowej, najczęściej wskutek pęknięcia blaszki miażdżycowej i powstania zakrzepu
- Niewydolność serca – stan, w którym serce nie jest w stanie zapewnić odpowiedniego przepływu krwi do tkanek, może być konsekwencją zawału serca lub przewlekłego niedokrwienia mięśnia sercowego
- Zaburzenia rytmu serca – niedokrwienie mięśnia sercowego może prowadzić do arytmii, w tym groźnych dla życia tachyarytmii komorowych
- Nagła śmierć sercowa – nagłe zatrzymanie krążenia spowodowane najczęściej złośliwą arytmią komorową, często związaną z zawałem serca
Powikłania neurologiczne
- Przemijający atak niedokrwienny (TIA) – krótkotrwałe zaburzenia neurologiczne spowodowane przejściowym niedokrwieniem mózgu
- Udar niedokrwienny mózgu – nieodwracalne uszkodzenie tkanki mózgowej spowodowane zamknięciem tętnicy mózgowej lub domózgowej
- Otępienie naczyniopochodne – stopniowa utrata funkcji poznawczych spowodowana przewlekłym niedokrwieniem mózgu
- Neuropatia niedokrwienna – uszkodzenie nerwów obwodowych spowodowane ich niedokrwieniem
Powikłania nerkowe
- Nefropatia niedokrwienna – upośledzenie funkcji nerek spowodowane zwężeniem tętnic nerkowych
- Nadciśnienie naczyniowo-nerkowe – wtórne nadciśnienie tętnicze wynikające ze zwężenia tętnic nerkowych
- Przewlekła choroba nerek – stopniowe, nieodwracalne upośledzenie funkcji nerek
Powikłania w obrębie kończyn dolnych
- Niedokrwienie kończyn dolnych – ograniczenie dopływu krwi do nóg, objawiające się chromaniem przestankowym, a w cięższych przypadkach bólem spoczynkowym
- Krytyczne niedokrwienie kończyn – zaawansowane niedokrwienie zagrażające utratą kończyny
- Zmiany martwicze i owrzodzenia – konsekwencja przewlekłego niedokrwienia tkanek
- Amputacja kończyny – konieczna w przypadku rozległej martwicy tkanek
Inne powikłania
- Tętniak aorty – miażdżyca osłabia ścianę aorty, co może prowadzić do jej poszerzenia i powstania tętniaka, który grozi pęknięciem
- Niedokrwienne zapalenie jelit – spowodowane niedokrwieniem przewodu pokarmowego wskutek miażdżycy tętnic trzewnych
- Zaburzenia erekcji u mężczyzn – mogą wynikać z miażdżycy tętnic zaopatrujących narządy płciowe
- Niedokrwienie siatkówki oka – może prowadzić do zaburzeń widzenia, a nawet ślepoty
Warto podkreślić, że ryzyko wystąpienia tych powikłań można znacząco zmniejszyć poprzez wczesne rozpoznanie miażdżycy, skuteczne leczenie czynników ryzyka oraz regularne kontrole lekarskie, szczególnie u osób z grup zwiększonego ryzyka sercowo-naczyniowego.
Profilaktyka miażdżycy
Profilaktyka miażdżycy jest niezwykle ważna, ponieważ choroba ta rozwija się powoli, przez wiele lat, często bez wyraźnych objawów. Odpowiednie działania profilaktyczne mogą znacząco spowolnić lub nawet zatrzymać rozwój zmian miażdżycowych, a tym samym zmniejszyć ryzyko poważnych powikłań sercowo-naczyniowych.
Profilaktyka pierwotna
Skierowana jest do osób zdrowych, bez objawów miażdżycy, i ma na celu zapobieganie rozwojowi choroby. Obejmuje:
- Zdrową, zbilansowaną dietę:
- Bogata w warzywa i owoce (co najmniej 5 porcji dziennie)
- Ograniczenie spożycia nasyconych kwasów tłuszczowych (tłuste mięsa, pełnotłuste produkty mleczne)
- Unikanie tłuszczów trans (produkty wysokoprzetworzone, fast foody)
- Preferowanie tłuszczów nienasyconych (oliwa z oliwek, oleje roślinne, tłuste ryby morskie)
- Ograniczenie spożycia soli do maksymalnie 5g dziennie
- Ograniczenie spożycia cukrów prostych
- Preferowanie produktów pełnoziarnistych
- Regularną aktywność fizyczną:
- Minimum 150 minut umiarkowanej aktywności aerobowej tygodniowo
- Alternatywnie, 75 minut intensywnej aktywności tygodniowo
- Dodatkowo ćwiczenia wzmacniające mięśnie co najmniej 2 razy w tygodniu
- Unikanie długotrwałego siedzenia, nawet krótkie przerwy na aktywność są korzystne
- Utrzymanie prawidłowej masy ciała:
- Dążenie do BMI w zakresie 20-25 kg/m²
- Obwód talii nie powinien przekraczać 94 cm u mężczyzn i 80 cm u kobiet
- Całkowite zaprzestanie palenia tytoniu:
- Unikanie również biernego palenia
- Korzystanie z profesjonalnych programów pomocy w rzucaniu palenia
- Kontrolę ciśnienia tętniczego:
- Regularne pomiary ciśnienia, szczególnie u osób z obciążeniami rodzinnymi
- Dążenie do wartości poniżej 140/90 mmHg
- Regularne badania profilaktyczne:
- Pomiar stężenia cholesterolu całkowitego, LDL, HDL i trójglicerydów (pierwszy raz w wieku 20 lat, następnie co 5 lat, a w przypadku nieprawidłowości częściej)
- Badanie poziomu glukozy we krwi
- Ocena ryzyka sercowo-naczyniowego
- Ograniczenie spożycia alkoholu:
- Maksymalnie 1-2 jednostki alkoholu dziennie
- Radzenie sobie ze stresem:
- Techniki relaksacyjne
- Regularna aktywność fizyczna
- W razie potrzeby konsultacja psychologiczna
Profilaktyka wtórna
Skierowana jest do osób, u których już rozpoznano miażdżycę lub jej powikłania, i ma na celu zapobieganie progresji choroby oraz kolejnym incydentom sercowo-naczyniowym. Obejmuje:
- Wszystkie elementy profilaktyki pierwotnej, ale realizowane w sposób bardziej rygorystyczny
- Systematyczne przyjmowanie zaleconych leków:
- Statyny lub inne leki hipolipemizujące
- Leki przeciwpłytkowe (np. kwas acetylosalicylowy, klopidogrel)
- Leki obniżające ciśnienie tętnicze
- Leki przeciwcukrzycowe u pacjentów z cukrzycą
- Bardziej restrykcyjne cele terapeutyczne:
- Niższe docelowe wartości cholesterolu LDL (poniżej 70 mg/dl lub nawet 55 mg/dl u pacjentów bardzo wysokiego ryzyka)
- Bardziej ścisła kontrola ciśnienia tętniczego
- Ściślejsza kontrola glikemii u pacjentów z cukrzycą
- Regularne kontrole lekarskie:
- Wizyty u kardiologa lub innego specjalisty z zakresu chorób układu krążenia
- Regularne badania diagnostyczne oceniające stopień zaawansowania zmian miażdżycowych
- Rehabilitacja kardiologiczna – u pacjentów po zawale serca, zabiegach kardiochirurgicznych czy angioplastyce wieńcowej
- Edukacja pacjenta w zakresie:
- Rozpoznawania objawów alarmowych
- Znaczenia systematycznej farmakoterapii
- Modyfikacji czynników ryzyka
Warto podkreślić, że profilaktyka miażdżycy powinna być dostosowana indywidualnie do każdego pacjenta, z uwzględnieniem jego wieku, płci, chorób współistniejących oraz indywidualnego profilu ryzyka sercowo-naczyniowego. Najlepsze efekty przynosi kompleksowe podejście, obejmujące zarówno modyfikację stylu życia, jak i – w uzasadnionych przypadkach – odpowiednią farmakoterapię.
Najczęściej zadawane pytania (FAQ)
Czy miażdżyca jest uleczalna?
Miażdżyca jest chorobą przewlekłą, która rozwija się przez wiele lat. Chociaż nie można jej całkowicie wyleczyć, to odpowiednie leczenie może znacząco spowolnić jej postęp, a w niektórych przypadkach doprowadzić do pewnej regresji zmian miażdżycowych. Kluczowe znaczenie ma kompleksowa terapia obejmująca modyfikację stylu życia oraz leczenie farmakologiczne. W badaniach naukowych wykazano, że intensywne obniżanie stężenia cholesterolu LDL za pomocą statyn może prowadzić do zmniejszenia objętości blaszek miażdżycowych. Należy jednak pamiętać, że leczenie miażdżycy jest procesem długotrwałym, wymagającym systematyczności i ścisłej współpracy z lekarzem.
W jakim wieku pojawia się miażdżyca?
Pierwsze zmiany miażdżycowe mogą pojawiać się już w dzieciństwie, a nawet w okresie płodowym. Badania autopsyjne wykazały obecność wczesnych zmian miażdżycowych u dzieci i młodzieży, szczególnie przy współistnieniu czynników ryzyka takich jak otyłość czy cukrzyca. Jednakże kliniczne objawy miażdżycy rozwijają się zwykle znacznie później – najczęściej po 45. roku życia u mężczyzn i po 55. roku życia u kobiet (po menopauzie). Wiek wystąpienia objawów zależy od indywidualnego profilu ryzyka – osoby z licznymi czynnikami ryzyka, takimi jak palenie tytoniu, nadciśnienie tętnicze, hipercholesterolemia czy cukrzyca, mogą doświadczyć objawów miażdżycy znacznie wcześniej.
Jakie są pierwsze objawy miażdżycy?
Miażdżyca przez długi czas rozwija się bezobjawowo. Pierwsze symptomy pojawiają się zwykle dopiero wtedy, gdy blaszki miażdżycowe znacząco zwężają światło naczyń (powyżej 50-70%). Do wczesnych objawów miażdżycy, w zależności od lokalizacji zmian, mogą należeć:
- Łatwiejsze męczenie się podczas wysiłku fizycznego
- Duszność wysiłkowa
- Bóle w klatce piersiowej podczas wysiłku (dławica piersiowa)
- Chromanie przestankowe – ból mięśni nóg podczas chodzenia, ustępujący po odpoczynku
- Zawroty głowy, szczególnie przy zmianie pozycji ciała
- Problemy z pamięcią i koncentracją
- Odczuwanie zimna w kończynach, szczególnie dolnych
Warto podkreślić, że objawy te mogą być łatwo przeoczone lub przypisane innym przyczynom, np. naturalnym procesom starzenia się.
Czy dieta może zatrzymać rozwój miażdżycy?
Odpowiednia dieta jest jednym z kluczowych elementów zarówno profilaktyki, jak i leczenia miażdżycy. Choć sama dieta rzadko wystarczy do całkowitego zatrzymania procesu miażdżycowego, może znacząco spowolnić jego postęp. Dieta przeciwmiażdżycowa powinna być:
- Bogata w warzywa i owoce
- Zawierać odpowiednią ilość błonnika (produkty pełnoziarniste, strączki)
- Ograniczać nasycone kwasy tłuszczowe (tłuste mięso, pełnotłuste produkty mleczne)
- Eliminować tłuszcze trans (margaryny twarde, produkty wysokoprzetworzone)
- Zawierać odpowiednią ilość kwasów tłuszczowych nienasyconych (oliwa z oliwek, oleje roślinne, tłuste ryby morskie)
- Ograniczać spożycie soli i cukrów prostych
Dieta śródziemnomorska i dieta DASH są uznawane za szczególnie korzystne w kontekście zdrowia układu sercowo-naczyniowego.
Czy aktywność fizyczna pomaga w walce z miażdżycą?
Tak, regularna aktywność fizyczna jest niezwykle ważnym elementem zarówno profilaktyki, jak i leczenia miażdżycy. Ćwiczenia fizyczne korzystnie wpływają na profil lipidowy (zwiększając stężenie „dobrego” cholesterolu HDL), poprawiają kontrolę ciśnienia tętniczego, zwiększają wrażliwość tkanek na insulinę, sprzyjają redukcji masy ciała oraz zmniejszają stres oksydacyjny i stan zapalny w organizmie. Badania wykazały, że regularna aktywność fizyczna może prowadzić do poprawy funkcji śródbłonka naczyniowego, co jest kluczowe w hamowaniu procesu miażdżycowego.
Zaleca się co najmniej 150 minut umiarkowanej aktywności aerobowej tygodniowo (np. szybki marsz, pływanie, jazda na rowerze) lub 75 minut intensywnego wysiłku. Dodatkowo, warto co najmniej dwa razy w tygodniu wykonywać ćwiczenia wzmacniające mięśnie. Ważne jest, aby rodzaj i intensywność aktywności fizycznej były dostosowane do wieku, stanu zdrowia i możliwości pacjenta.
Czy statyny są bezpieczne w długotrwałym stosowaniu?
Statyny są jedną z najlepiej przebadanych grup leków i uznawane są za bezpieczne w długotrwałym stosowaniu u większości pacjentów. Korzyści ze stosowania statyn, w postaci redukcji ryzyka zawału serca, udaru mózgu i zgonu z przyczyn sercowo-naczyniowych, znacznie przewyższają potencjalne ryzyko działań niepożądanych. Najczęstsze skutki uboczne statyn to bóle mięśniowe, które występują u około 5-10% pacjentów i zwykle ustępują po zmianie dawki lub rodzaju statyny. Poważne powikłania, takie jak rabdomioliza (rozpad mięśni prążkowanych) czy niewydolność wątroby, są bardzo rzadkie.
Pacjenci przyjmujący statyny powinni być regularnie monitorowani przez lekarza, co obejmuje okresowe badania funkcji wątroby i pomiar poziomu kinazy kreatynowej (w przypadku wystąpienia bólów mięśniowych). W przypadku pojawienia się działań niepożądanych, lekarz może zmodyfikować leczenie – zmienić dawkę, rodzaj statyny lub zastosować inne leki hipolipemizujące.
Czy miażdżyca jest dziedziczna?
Miażdżyca jest chorobą wieloczynnikową, w której zarówno czynniki genetyczne, jak i środowiskowe odgrywają istotną rolę. Istnieją rodzinne predyspozycje do rozwoju miażdżycy, szczególnie gdy w rodzinie występują przypadki przedwczesnej choroby wieńcowej, zawału serca czy udaru mózgu. Niektóre zaburzenia metaboliczne sprzyjające miażdżycy mają podłoże genetyczne, np. rodzinna hipercholesterolemia – choroba dziedziczona autosomalnie dominująco, prowadząca do znacznego podwyższenia stężenia cholesterolu LDL i przedwczesnego rozwoju miażdżycy.
Jednak nawet przy genetycznych predyspozycjach, czynniki środowiskowe takie jak dieta, aktywność fizyczna, palenie tytoniu czy ekspozycja na stres mają ogromne znaczenie w rozwoju miażdżycy. Osoby z rodzinnym obciążeniem chorobami sercowo-naczyniowymi powinny szczególnie dbać o zdrowy styl życia i regularnie kontrolować czynniki ryzyka miażdżycy.
Jakie badania najlepiej wykrywają miażdżycę?
Nie istnieje jedno uniwersalne badanie, które pozwalałoby na kompleksową ocenę miażdżycy we wszystkich łożyskach naczyniowych. Wybór badań diagnostycznych zależy od objawów klinicznych, wieku pacjenta i oceny ryzyka sercowo-naczyniowego. Do najważniejszych badań w diagnostyce miażdżycy należą:
- Badania laboratoryjne: lipidogram (cholesterol całkowity, LDL, HDL, trójglicerydy), markery stanu zapalnego (CRP), badania w kierunku cukrzycy (glukoza na czczo, HbA1c)
- USG tętnic szyjnych: nieinwazyjne badanie pozwalające ocenić grubość kompleksu intima-media (IMT) oraz obecność blaszek miażdżycowych w tętnicach szyjnych
- Badanie wskaźnika kostka-ramię (ABI): proste badanie porównujące ciśnienie skurczowe na kończynach dolnych z ciśnieniem na kończynach górnych, użyteczne w wykrywaniu miażdżycy tętnic kończyn dolnych
- Tomografia komputerowa z oceną uwapnienia tętnic wieńcowych (Calcium Score): nieinwazyjna metoda oceny stopnia zaawansowania miażdżycy tętnic wieńcowych
- Angiografia CT lub MR: nieinwazyjne badania obrazowe pozwalające na ocenę stanu naczyń w różnych obszarach ciała
- Koronarografia: inwazyjne badanie polegające na podaniu kontrastu do tętnic wieńcowych, uznawane za „złoty standard” w diagnostyce choroby wieńcowej
- IVUS (Intravascular Ultrasound) i OCT (Optical Coherence Tomography): zaawansowane metody wewnątrznaczyniowe, pozwalające na dokładną ocenę blaszek miażdżycowych
U osób bezobjawowych, z grupy niskiego ryzyka sercowo-naczyniowego, podstawą diagnostyki są badania laboratoryjne i nieinwazyjne badania obrazowe. Bardziej zaawansowane i inwazyjne metody diagnostyczne zarezerwowane są dla pacjentów z objawami lub wysokim ryzykiem powikłań sercowo-naczyniowych.
Czy osoby z miażdżycą mogą uprawiać sport?
Tak, osoby z miażdżycą nie tylko mogą, ale wręcz powinny być aktywne fizycznie. Regularna aktywność fizyczna jest jednym z kluczowych elementów zarówno profilaktyki, jak i leczenia miażdżycy. Ćwiczenia fizyczne poprawiają profil lipidowy, obniżają ciśnienie tętnicze, zwiększają wrażliwość tkanek na insulinę, sprzyjają redukcji masy ciała oraz zmniejszają stres oksydacyjny i stan zapalny w organizmie.
Jednak rodzaj, intensywność i czas trwania wysiłku fizycznego powinny być dostosowane do stanu zdrowia pacjenta, zaawansowania miażdżycy i obecności chorób współistniejących. Osoby z zaawansowaną miażdżycą tętnic wieńcowych czy po przebytym zawale serca powinny skonsultować się z lekarzem przed rozpoczęciem intensywnych treningów. W takich przypadkach często zaleca się rozpoczęcie aktywności fizycznej pod nadzorem specjalisty, w ramach rehabilitacji kardiologicznej.
Najbardziej polecane formy aktywności dla osób z miażdżycą to ćwiczenia aerobowe o umiarkowanej intensywności, takie jak marsz, nordic walking, pływanie, jazda na rowerze czy ćwiczenia na orbitreku. Należy unikać ćwiczeń siłowych o dużej intensywności oraz aktywności, które powodują gwałtowny wzrost ciśnienia tętniczego.
Czy stres wpływa na rozwój miażdżycy?
Tak, przewlekły stres jest uznanym czynnikiem ryzyka miażdżycy i chorób sercowo-naczyniowych. Mechanizmy, poprzez które stres przyczynia się do rozwoju miażdżycy, są złożone i obejmują:
- Podwyższenie ciśnienia tętniczego
- Zwiększenie stężenia glukozy we krwi
- Niekorzystne zmiany w profilu lipidowym
- Zwiększoną aktywację płytek krwi
- Nasilenie procesów zapalnych w organizmie
- Dysfunkcję śródbłonka naczyniowego
Dodatkowo, przewlekły stres często prowadzi do niezdrowych zachowań, takich jak palenie tytoniu, nadużywanie alkoholu, nieprawidłowa dieta czy zmniejszona aktywność fizyczna, które same w sobie są czynnikami ryzyka miażdżycy.
Dlatego zarządzanie stresem powinno być istotnym elementem profilaktyki i leczenia miażdżycy. Techniki takie jak medytacja, joga, trening autogenny, głębokie oddychanie czy progresywna relaksacja mięśni mogą pomóc w redukcji stresu. W niektórych przypadkach korzystna może być również pomoc psychologa lub psychiatry.
Jak szybko postępuje miażdżyca?
Tempo progresji miażdżycy jest bardzo indywidualne i zależy od wielu czynników, w tym wieku, płci, predyspozycji genetycznych, obecności czynników ryzyka oraz stosowanego leczenia. U niektórych osób zmiany miażdżycowe mogą rozwijać się powoli przez wiele lat, nie powodując istotnych objawów klinicznych, podczas gdy u innych – szczególnie przy współistnieniu wielu czynników ryzyka – choroba może postępować znacznie szybciej.
Badania obrazowe pokazują, że w przebiegu miażdżycy występują okresy względnej stabilności, przeplatane okresami szybszej progresji. Szczególnie szybki postęp zmian miażdżycowych obserwuje się u osób z:
- Źle kontrolowaną cukrzycą
- Opornością na insulinę
- Palących tytoń
- Przewlekłym stanem zapalnym
- Niestosujących się do zaleceń lekarskich dotyczących farmakoterapii i modyfikacji stylu życia
Odpowiednie leczenie, obejmujące zarówno modyfikację czynników ryzyka, jak i farmakoterapię, może znacząco spowolnić postęp miażdżycy, a w niektórych przypadkach doprowadzić nawet do pewnej regresji zmian miażdżycowych.
Bibliografia
- Libby P, Buring JE, Badimon L, et al. Atherosclerosis. Nature Reviews Disease Primers. 2019;5(1):56. DOI: 10.1038/s41572-019-0106-z PMID: 31420554
- Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal. 2020;41(1):111-188. DOI: 10.1093/eurheartj/ehz455 PMID: 31504418
- Tabas I, García-Cardeña G, Owens GK. Recent insights into the cellular biology of atherosclerosis. Journal of Cell Biology. 2015;209(1):13-22. DOI: 10.1083/jcb.201412052 PMID: 25869663
- Arnett DK, Blumenthal RS, Albert MA, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019;140(11):e596-e646. DOI: 10.1161/CIR.0000000000000678 PMID: 30879355
Niniejszy artykuł nie jest poradą medyczną i ma charakter wyłącznie informacyjny.
Zobacz także wykaz leków kardiologicznych. Znajdziesz tu między innymi leki na nadciśnienie, leki stosowane w niewydolności serca, leki na obniżenie cholesterolu lub leki na arytmię serca. W bazie leków znajdują się także kremy i maści na hemoroidy oraz lekarstwa na żylaki.
